Osteoartritis(artrosis) es una enfermedad articular caracterizada por cambios degenerativos en el cartílago que recubre el hueso, es decir, su destrucción.
%20y%20cartílago%20normal%20(derecha).jpg)
La inmensa mayoría de las articulaciones afectadas son la rodilla, la cadera, el hombro y el primer metatarsofalángico. El daño a otras articulaciones es mucho menos común y a menudo es secundario. En los últimos años, la discapacidad causada por la artrosis se ha duplicado.
Como cualquier enfermedad, la osteoartritis también tiene factores de riesgo para su desarrollo, que se estudian activamente en la actualidad, y la lista se amplía cada año. Se considera que los principales son:
- la edad;
- herencia;
- desordenes metabólicos;
- aumento de peso corporal;
- osteoporosis;
- nutrición inadecuada e irregular;
- desordenes endocrinos;
- menopausia;
- hipotermia frecuente;
- trauma;
- artritis (inflamación de la articulación);
- focos de infección o inflamación crónica (por ejemplo, amigdalitis crónica).
- Venas varicosas.
Si encuentra síntomas similares, consulte a su médico. No se automedique, ¡es peligroso para su salud!
Los síntomas de la osteoartritis
Los síntomas comunes de la artrosis incluyen:
- dolor durante el esfuerzo;
- limitación de movimiento en la articulación;
- sensación de rigidez por la mañana, sensación de "crujido";
- dolor después de un descanso prolongado (el llamado "comienzo").
El dolor articular rara vez es agudo, más a menudo doloroso o sordo y, por lo general, se detiene durante el reposo. Los síntomas suelen ser ondulados y pueden aparecer y desaparecer sin tratar de tratarlos. Pueden ser leves, moderados o graves. Las quejas de la osteoartritis pueden permanecer aproximadamente iguales durante muchos años, pero con el tiempo progresan y la afección empeora. Los síntomas leves y moderados pueden controlarse al mismo nivel, pero el curso severo de la enfermedad puede conducir a dolor crónico, incapacidad para realizar las actividades domésticas diarias, lo que conlleva discapacidad, hasta discapacidad.
Patogenia de la osteoartritis
El principal medio nutritivo de la articulación es la sinovial. líquido. También desempeña el papel de agente lubricante entre las superficies articulares. Un papel enorme y principal en el desarrollo de la osteoartritis se asigna a los procesos metabólicos en la articulación y en sus estructuras. En la etapa inicial, cuando se desarrollan trastornos bioquímicos en el líquido sinovial, sus propiedades disminuyen, lo que desencadena el mecanismo de destrucción. La primera en impactar es la membrana sinovial de la articulación, que juega un papel importante como membrana y es una especie de filtro para el nutriente más importante del cartílago, el ácido hialurónico, evitando que abandone su lugar principal de trabajo, la cavidad articular. . La saturación de las propiedades del líquido articular determina su circulación, que no puede ser sin un movimiento regular de la propia articulación. De ahí la conocida frase "el movimiento es vida". La circulación constante de líquido sinovial en la cavidad articular es la clave para un metabolismo completo en ella. Con la falta de nutrientes, el cartílago se vuelve más delgado, la formación de nuevas células se detiene, la superficie articular se vuelve irregular, rugosa, con áreas de defectos. Se conoce la relación entre las enfermedades de las venas de las extremidades inferiores (por ejemplo, varices) y el desarrollo de trastornos metabólicos en las articulaciones, principalmente de la rodilla. La estructura ósea debajo del cartílago responde al proceso con un mecanismo compensatorio: se engrosa, se vuelve más gruesa y expande el área de cobertura, lo que resulta en la formación de exostosis y osteofitos, que es la razón principal de las limitaciones y deformidades de la articulación. El líquido sinovial está saturado de células inflamatorias y elementos de descomposición, la cápsula articular en respuesta a esto se espesa, se vuelve áspera y pierde elasticidad, los tejidos blandos literalmente se secan (se produce deshidratación), de ahí las quejas de rigidez matutina, "dolores iniciales". El proceso patológico en las últimas etapas provoca que el cuerpo encienda el último mecanismo compensatorio: la inmovilización. En reposo y en la llamada posición fisiológica, el dolor es mínimo, el aparato ligamentoso se endereza al máximo. En esta posición, la articulación tiende a fijarse por sí misma y logra la rápida formación de exostosis más gruesas, que "fijan" la articulación y el paciente pierde la capacidad de moverla por completo. Los músculos de dicha extremidad están hipotrofiados, se vuelven más débiles y más pequeños. Estos cambios ya se consideran irreversibles.
Clasificación y etapas de desarrollo de la osteoartritis.
La enfermedad se divide en 2 grandes grupos: primaria (o idiopática) y secundaria. El primer grupo se desarrolla como resultado de una razón poco clara o como resultado de cambios relacionados con la edad. El segundo se caracteriza por causas claras y se desarrolla como resultado de su proceso patológico (por ejemplo, en el contexto de tuberculosis, osteocondritis disecante, necrosis subcondral, etc. )
Independientemente de las razones que fueron un factor en el desarrollo de la osteoartritis, existen 4 etapas de su desarrollo:
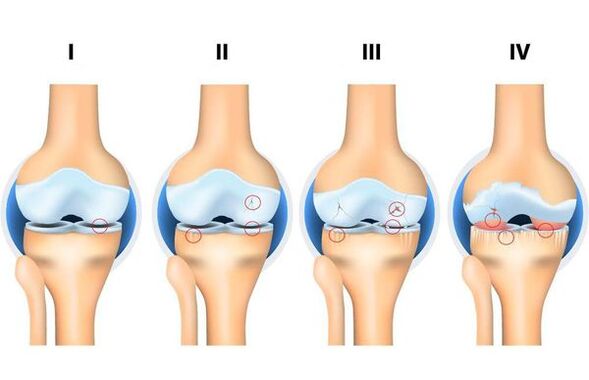
- Etapa 1: las estructuras duras de la articulación no están involucradas en el proceso de destrucción, hay cambios iniciales en sus estructuras blandas y en la composición del líquido articular (que es un medio nutriente y reduce la fricción de la articulación), hay un desnutrición de la articulación.
- Etapa 2: acompañado del "inicio" del mecanismo de destrucción de las estructuras sólidas de la articulación, se forman formaciones sólidas de borde (exostosis, osteofitos). Quejas moderadas de cambios en el rango de movimiento.
- Etapa 3: acompañado de un estrechamiento de la luz articular, destrucción pronunciada de la superficie cargada con la formación de defectos osteocondrales, limitación pronunciada de los movimientos, una sensación constante de "crujido" durante el movimiento, cambios iniciales en el eje de la extremidad.
- Etapa 4: severa, en la que los movimientos están claramente limitados en la articulación hasta su ausencia completa (anquilosis), un proceso inflamatorio pronunciado, su deformación, la formación de defectos óseos (como resultado de la ausencia total de cubierta cartilaginosa).
Complicaciones de la osteoartritis
Sin tratamiento, cualquier enfermedad causa complicaciones y la artrosis no es una excepción. Si esta es la forma primaria, las principales complicaciones incluyen:
- daño a las estructuras blandas de la articulación (desgarros degenerativos de los meniscos, roturas de los ligamentos, etc. );
- proceso inflamatorio crónico;
- anquilosis (ausencia total de movimiento en la articulación);
- deformación de la articulación.
Si se trata de una forma secundaria, las complicaciones dependen del proceso que provocó el desarrollo de la artrosis. Por ejemplo, puede provocar osteoporosis, una enfermedad crónica caracterizada por un trastorno progresivo del metabolismo óseo. Como resultado, los huesos se vuelven frágiles, su nutrición se ve alterada, como resultado, la osteoartritis se complica por la amenaza de fracturas intraarticulares. Por lo tanto, es muy importante consultar a un médico de manera oportuna. Como escribió el eminente cirujano: "El futuro pertenece a la medicina preventiva".
Diagnóstico de osteoartritis
El diagnóstico de artrosis a menudo comienza con un médico (generalmente un traumatólogo ortopédico) de la atención médica de primera línea (policlínica), donde se realiza un examen clínico y se interpretan los datos del examen (tomografía computarizada, resonancia magnética, radiografías, etc. ) para determinar el grado y tipo de osteoartritis . . . El diagnóstico y el diagnóstico suelen ser sencillos. Si el diagnóstico no está claro o el médico sugiere un desarrollo secundario de la enfermedad, entonces, para aclarar, el paciente se deriva a médicos de otras especialidades (por ejemplo, un reumatólogo). Es muy difícil determinar el grado de artrosis sin los resultados del examen. La historia de la enfermedad, los métodos y los intentos de tratamiento también son importantes para el diagnóstico y la determinación de las tácticas de tratamiento, ya que el médico a menudo se enfrenta a la difícil tarea del diagnóstico diferencial (por ejemplo, los síntomas de la artrosis y la artritis a menudo coinciden).
Tratamiento de la osteoartritis
Sobrelas etapas iniciales de la osteoartritis susceptibles de tratamiento conservador proporcionaron un enfoque integrado. El tratamiento lleva mucho tiempo y persigue el objetivo principal: detener el proceso de destrucción en la etapa en que se inició el tratamiento o ralentizar este proceso. El complejo incluye tratamiento farmacológico y no farmacológico, que incluye cursos de terapia de ejercicios (ejercicios de fisioterapia y gimnasia), fisioterapia (generalmente fonoforesis y magnetoterapia), natación, terapia antiinflamatoria (ya sea por ingestión o tópicamente en forma de geles o crema). , terapia condroprotectora (tomando medicamentos a base de componentes del cartílago) e inyecciones intraarticulares (pueden ser tanto medicamentos homeopáticos como preparaciones de ácido hialurónico). Los traumatólogos ortopédicos todavía usan condroprotectores, se prescriben por cursos internos, pero los resultados de estudios científicos recientes en países occidentales refutan el efecto positivo en comparación con el efecto placebo. Con síntomas severos y etapas severas, el tratamiento conservador se vuelve ineficaz, lo que coloca al tratamiento quirúrgico en primer lugar. Dadas las indicaciones, puede ser un tratamiento mínimamente invasivo: artroscopia y endoprótesis. Con la artroscopia (endoscopia de la articulación), se desinfecta bajo el control de la óptica de video, se eliminan las exostosis (si es posible) y el daño a las estructuras blandas, que a menudo se observa en tales etapas. Recientemente, sin embargo, los beneficios de este tipo de intervención para la osteoartritis se han cuestionado cada vez más, ya que no tiene el efecto deseado en el dolor crónico, y en algunos casos puede causar un daño significativo si se realiza mal.
La endoprótesis es una operación técnicamente difícil y difícil, cuyo propósito es crear una articulación artificial completamente nueva. Requiere indicaciones claras e identificación de riesgos en presencia de contraindicaciones. Hoy en día, las endoprótesis para las articulaciones de rodilla, cadera y hombro se utilizan con éxito. La supervisión ambulatoria adicional por parte de un médico reduce los riesgos y los términos de la rehabilitación, mejora la calidad y la eficiencia de la operación realizada.
Pronóstico. Profilaxis
La predicción depende de una visita oportuna a un traumatólogo-ortopedista y el comienzo de un complejo de tratamiento. En términos de eliminar los cambios morfológicos en la osteoartritis, el pronóstico es desfavorable, ya que es imposible restaurar por completo la estructura cartilaginosa de la articulación. En la vejez, el curso de la enfermedad es más grave que en los jóvenes. Sin embargo, con el acceso oportuno a un médico y el cumplimiento de todas las recomendaciones, es posible eliminar todas las quejas y restaurar la función motora completa de la articulación.
Medidas preventivas:
- Actividad física regular.Es un error pensar que la actividad física puede "desgastar" una articulación. Aumento: sí, pero no regular y moderado. Según los últimos datos, cualquier actividad destinada a fortalecer y mantener la masa muscular, mejorando la coordinación, apoya la función motora de las articulaciones y su irrigación sanguínea. Cualquier actividad física le permite lograr una circulación regular del líquido articular, que es la principal fuente de nutrición para la articulación y sus estructuras. Se sabe que las personas que utilizan el transporte público todos los días y tienen tráfico peatonal tienen menos probabilidades de desarrollar osteoartritis.
- Control del peso corporal y su adecuada reducción.El aumento de masa aumenta la carga en las articulaciones de las extremidades inferiores y la columna. Por tanto, cualquier protocolo de rehabilitación y tratamiento conservador de la artrosis incluye un curso de LFT (ejercicios de fisioterapia y gimnasia).
- Corrección y eliminación de deformidades congénitas.Los pies planos juegan un papel importante, que a lo largo de los años conduce a una violación del eje de las piernas, lo que implica un aumento de la carga desproporcionada en ciertas partes de las articulaciones y la columna vertebral, deformándolas.
- Buena nutricion.Le permite crear las condiciones para el enriquecimiento completo de la articulación con nutrientes. Por tanto, el rechazo de una gran cantidad de alimentos, las dietas frecuentes, la nutrición irregular de alimentos pobres en sustancias (comida rápida, etc. ) pueden convertirse en un "desencadenante" del desarrollo de la artrosis.
- Eliminación oportuna de enfermedades concomitantes.Los exámenes médicos ahora olvidados permitieron identificar y eliminar enfermedades en una etapa temprana. Las enfermedades concomitantes pueden ser una causa importante del desarrollo y progresión de la artrosis (por ejemplo, enfermedades del sistema endocrino, tracto gastrointestinal, focos crónicos de infección o inflamación).





















